- ホーム >
- 製品とソリューション >
- 免疫測定 >
- 免疫測定装置 AQT90 FLEX >
- CRP(C反応性蛋白)検査
救急部門でのCRP検査
感染症の徴候や症状を持つ患者が入院した場合、CRP(C反応性蛋白)検査は、感染症、組織損傷、炎症性疾患、および関連疾患の検出と評価の補助として使用されます。CRPは、ポイントオブケア、プライマリーケア、検査室での炎症マーカーとして有益です。
CRPの上昇は、細菌、ウイルス、真菌感染、敗血症、様々な形態の関節炎、その他の感染症や炎症性疾患と関連している可能性があります[1]。CRPは肝臓で産生される急性期タンパク質で、感染症、炎症、組織損傷が発生してから数時間後に血液中に放出されます。
CRPが上昇する急性期反応は非特異的です。CRPは、患者の臨床評価における診断の補助として利用されています[2]。
販売名: AQT90 FLEX システム
届出番号: 13B2X00079000004
販売名: CRP AQT テストキット
届出番号: 13A2X10037000001
免疫測定装置およびソリューション
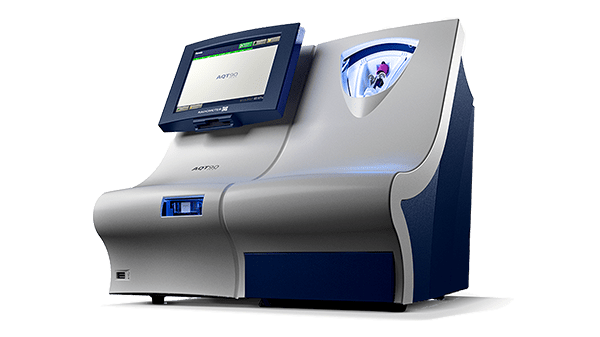
AQT90 FLEXによるCRP検査
AQT90 FLEXは、バイオマーカーの評価を患者のベッドサイドに迅速に提供するベンチトップ型の分析装置です。
AQT90 FLEXは、CRP測定の定量結果を13分未満で提供し、救急外来における感染症や炎症性疾患の診断について、迅速な臨床判断をサポートします。
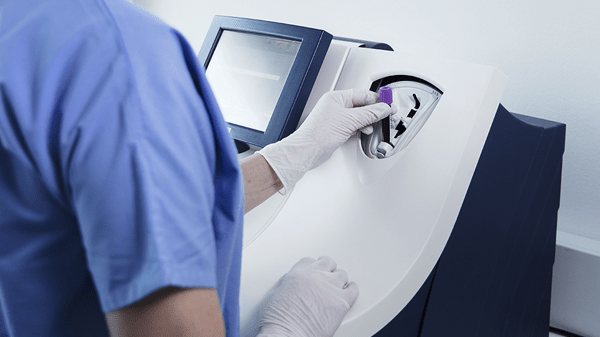
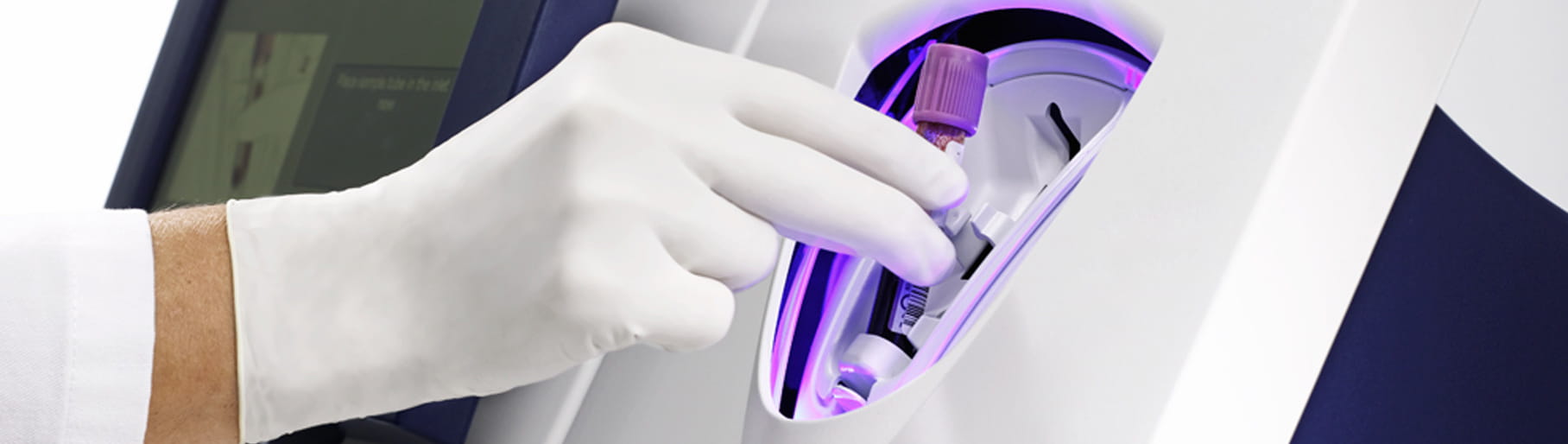
AQT90 FLEX CRP検査は、サンプル前処理や測定前準備を一切行わずに、中央検査室とポイントオブケアの両方で使用でき、血液に触れないクローズドシステムにより、容易に迅速に結果を提供します。オペレーターは採血管をサンプルポートのチューブホルダーに挿入するだけで、装置が自動で測定を実行します。
必要な試薬はテストカートリッジにすべて含まれており、装置内で20日間安定した状態を維持します。
参考文献
1. Testing. com. C-Reactive Protein (CRP) Test. https://www.testing.com/tests/c-reactive-protein-crp/. Accessed July 2022.
2. Seeger C et al. Acute care testing handbook 2014.
3. Joo YM et al. Impact of timely antibiotic administration on outcomes in patients with severe sepsis and septic shock in the emergency department. Clinical and Experimental Emergency Medicine 2014;1, 1.
4. Lee Ventola C. The Antibiotic Resistance Crisis
Part 1: Causes and Threats. P&T 2015; 40, 4.
5. Review Criteria for Assessment of C Reactive Protein (CRP), High Sensitivity C-Reactive Protein (hsCRP) and Cardiac C-Reactive Protein (cCRP) Assays - Guidance for Industry and FDA Staff. https://www.fda.gov/regulatory-information/search-fda-guidance-documents/review-criteria-assessment-c-reactive-protein-crp-high-sensitivity-c-reactive-protein-hscrp-and. Assessed Dec 2020.
このウェブサイトではクッキーを使用しています
クッキーの使用について有効な電子メールアドレスを入力してください
Microsoft Azure ADを使用してサインインするための招待の電子メールがすぐに送信されます。
お客様の電子メールが登録されていないようです
メールの「スタート」をクリックして登録プロセスを終了させてください。
ラジオメーターでは、文書、リソース、お客様およびパートナー向けの当社カスタマー・ポータルのその他サービスへの安全なアクセスを提供するため、Microsoft Azure ADを使用しています。
お客様の所属機関がすでにAZURE ADを使用していれば、ラジオメーターのカスタマー・ポータルへのアクセスに同じ認証を使用することができます。
重要な利点
- 既存のActive Directory認証を使用できる
- 1回のサインオン
- 今後のサービスへのアクセスに同じ認証を使用
アクセス要求
お客様の要求が承認されると、当社のサービスへのアクセスに招待する電子メールが送信されます。
この招待に応じ、かつ、お客様の所属機関がAZURE ADをすでに使用していれば、ラジオメーターのカスタマー・ポータルへのアクセスに同じ認証を使用することができます。または、サインイン用のワンタイムパスワードがメールで送信されます。

 迅速に測定結果を報告
迅速に測定結果を報告